妊娠期女性的糖尿病管理,不要错过这篇JAMA综述!
妊娠期女性如果之前就患有糖尿病,会增加孕产妇和新生儿不良结局的风险,如先兆子痫、早产、巨大儿等。随着1型和2型糖尿病患病率的增加,医生有必要对相关风险给予更多的关注,并且需要采取措施来降低这些风险。
近期,JAMA杂志发布了一篇综述《Management of Preexisting Diabetes in Pregnancy》,为糖尿病女性妊娠期的糖尿病管理,提供最新的循证医学证据。
该综述在pubmed上检索了2000年1月1日到2019年1月31日的糖尿病女性妊娠期管理的相关研究。怀孕女性与非怀孕女性对比的随机临床试验很少,因此搜索并不仅限于这些研究,还查阅了重要协会指南,Meta分析和观察性研究。
孕前
孕前咨询和血糖目标
合理孕前计划是降低糖尿病女性发生出生缺陷风险的重要手段之一。美国糖尿病学会(ADA)建议怀孕时血红蛋白A1c(HbA1c)低于6.5%,在没有明显低血糖的情况下,也可以低于6%。如果在较低的HbA1c水平时发生低血糖,则可以放宽至低于7%。
在发现有糖尿病时,就应开始讨论意外怀孕相关的先天性异常风险和有效避孕的重要性,之后也应保持讨论。长效可逆避孕方法(LARC),如植入式孕激素或宫内节育器,应被推荐为近期内不想怀孕女性的一线疗法,因为这些是最有效的避孕方式。患者应在停止避孕前告知其临床医生,以优化血糖控制。
体重和营养
在怀孕前,除了血糖控制外,还应优化体重。2019年的一项研究发现,胎儿主动脉弓缺损、房间隔缺损和动脉导管未闭的发生率随着母亲BMI的增加而增加,与BMI正常的孕妇相比,BMI大于40 的孕妇的胎儿大动脉错位的风险增加(调整后RR为1.85[95%CI,1.11-3.08])。
妊娠期女性如果之前就患有糖尿病,会增加孕产妇和新生儿不良结局的风险,如先兆子痫、早产、巨大儿等。随着1型和2型糖尿病患病率的增加,医生有必要对相关风险给予更多的关注,并且需要采取措施来降低这些风险。
近期,JAMA杂志发布了一篇综述《Management of Preexisting Diabetes in Pregnancy》,为糖尿病女性妊娠期的糖尿病管理,提供最新的循证医学证据。
该综述在pubmed上检索了2000年1月1日到2019年1月31日的糖尿病女性妊娠期管理的相关研究。怀孕女性与非怀孕女性对比的随机临床试验很少,因此搜索并不仅限于这些研究,还查阅了重要协会指南,Meta分析和观察性研究。
孕前
孕前咨询和血糖目标
合理孕前计划是降低糖尿病女性发生出生缺陷风险的重要手段之一。美国糖尿病学会(ADA)建议怀孕时血红蛋白A1c(HbA1c)低于6.5%,在没有明显低血糖的情况下,也可以低于6%。如果在较低的HbA1c水平时发生低血糖,则可以放宽至低于7%。
在发现有糖尿病时,就应开始讨论意外怀孕相关的先天性异常风险和有效避孕的重要性,之后也应保持讨论。长效可逆避孕方法(LARC),如植入式孕激素或宫内节育器,应被推荐为近期内不想怀孕女性的一线疗法,因为这些是最有效的避孕方式。患者应在停止避孕前告知其临床医生,以优化血糖控制。
体重和营养
在怀孕前,除了血糖控制外,还应优化体重。2019年的一项研究发现,胎儿主动脉弓缺损、房间隔缺损和动脉导管未闭的发生率随着母亲BMI的增加而增加,与BMI正常的孕妇相比,BMI大于40 的孕妇的胎儿大动脉错位的风险增加(调整后RR为1.85[95%CI,1.11-3.08])。
此外,怀孕的肥胖女性更容易患有可能影响结果的共病,例如高脂血症,高血压和阻塞性睡眠呼吸暂停(OSA)。应特别注意OSA,因为它经常被漏诊,欧洲OSA的患病率可能达5%,美国则高达20%。OSA与妊娠期高血压,先兆子痫,早产,低Apgar评分、新生儿ICU需求增加有关,还与血糖水平较差和胰岛素抵抗相关。因此,临床医生应对计划怀孕的超重或肥胖女性筛查OSA,并应对所有确诊病例开始持续气道正压通气治疗。
所有糖尿病女性应在怀孕前或怀孕初期咨询营养师,尤其是超重或肥胖的女性,以制定一个合理的营养计划,该计划考虑到孕前体重,目标是孕前体重减轻至少5%至10%。
为预防神经管畸形,准孕妇应在受孕前至少1个月每天至少服用400 μg 叶酸。还应该每天服用1000 mg的元素钙和600 IU的维生素D,以支持新生儿的骨骼健康。这些营养素可以通过多种维生素补充剂或通过膳食补充。
孕中
血糖监测
对于怀孕女性来说,强化血糖监测可能是一个挑战。建议进行每日多次胰岛素注射(MDI)的女性,在空腹、餐前和餐后(1小时或2小时)监测末梢血糖水平,每天至少进行7次血糖检查。
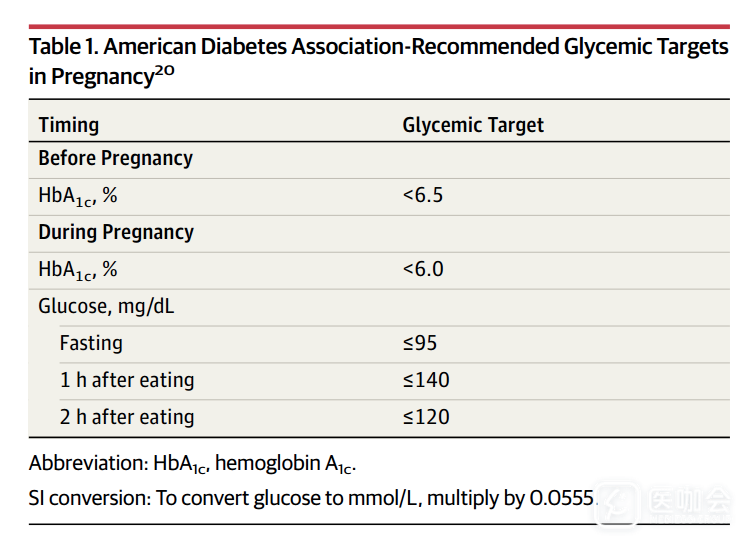
空腹血糖的推荐值为低于95mg / dL,餐后1小时血糖应低于140 mg / dL,餐后2小时血糖应低于120 mg / dL(表1)。
表. ADA推荐的孕期血糖目标
妊娠期胰岛素需求
糖尿病女性在怀孕早期对胰岛素最敏感。加强血糖监测对于避免低血糖至关重要,低血糖除了意识改变,癫痫发作和孕妇受伤等风险外,还可导致低出生体重。低血糖风险在1型糖尿病患者中特别明显,这些患者通常比2型糖尿病患者对胰岛素更敏感,并且更可能患有低血糖症。怀孕期间给予胰高血糖素是安全的,应教患者在严重低血糖情况下如何使用。
孕期的营养和体重
即使在非肥胖女性中,怀孕期间体重增加超过推荐目标也可能导致围产期不良结局,包括巨大儿,肩难产和新生儿低血糖。因此,怀孕期间需要密切注意食物摄入量,以确保严格控制血糖,避免过多的体重增加。但是,也应注意避免碳水化合物摄入不足,这可能导致怀孕期间饥饿和酮症。为了降低糖尿病酮症酸中毒(DKA)的风险,建议女性摄入足够的碳水化合物,膳食参考摄入中建议孕妇每天至少摄入175克碳水化合物,不过营养计划也应该个体化。
胰岛素管理
已有糖尿病的怀孕女性通常需要基础餐时胰岛素方案来达到血糖目标。具体而言,既往仅通过饮食控制、口服药物或基础胰岛素的2型糖尿病女性,需要接受强化胰岛素管理的教育,这可能是实现孕前血糖目标所必需的,或者需要在怀孕期间实施相关方案。
胰岛素仍然是糖尿病孕妇的治疗基石,因为其降糖能力以及孕期安全性(胰岛素不会穿过胎盘)。女性通常在孕期换成使用基础胰岛素地特胰岛素或中性鱼精蛋白胰岛素(NPH),因为他们比更新的基础胰岛素类似物有更长期的研究。短效/快速起效的胰岛素如普通胰岛素、赖脯胰岛素、门冬胰岛素等也有较多的研究。有研究显示,怀孕期间服用甘精胰岛素是安全的。由于甘精胰岛素和德谷胰岛素不太可能穿过胎盘,没有确信的证据建议女性在怀孕期间停用这些胰岛素,特别是已经实现了良好的血糖控制时。
非胰岛素药物
不推荐将口服降糖药作为糖尿病孕妇的一线治疗,因为它们通常不能对抗2型糖尿病女性妊娠期的胰岛素抵抗,对1型糖尿病患者无效。此外,二甲双胍和磺脲类可穿过胎盘,而胰岛素不能。
孕妇使用二甲双胍仍存在重大争议。根据ADA指南,孕前服用二甲双胍的2型糖尿病患者,在怀孕时应转为使用胰岛素。然而,许多患有多囊卵巢综合征和/或肥胖的女性在妊娠早期仍然接受二甲双胍治疗,并非所有专业组织在孕期二甲双胍使用上都意见一致。
研究表明,二甲双胍治疗与减少孕妇体重增加有关,主要是妊娠期糖尿病女性以及患有2型糖尿病的女性。然而,2项研究检查了孕期接受二甲双胍治疗的女性的孩子,结果表明二甲双胍可能对后代产生长期影响。
与使用胰岛素女性的孩子相比,孕期服用二甲双胍的妊娠期糖尿病女性的孩子,在9岁时,皮下脂肪的测量值更高。4岁时,孕前服用二甲双胍的多囊卵巢综合征女性的孩子,BMI较高,肥胖率增加(32%),对照组儿童肥胖率为18%。因此,二甲双胍可能对胎儿和儿童发育有长期影响,可能是由于其对线粒体呼吸,生长抑制或细胞代谢和增殖的影响。
表. 孕期糖尿病的管理
产后
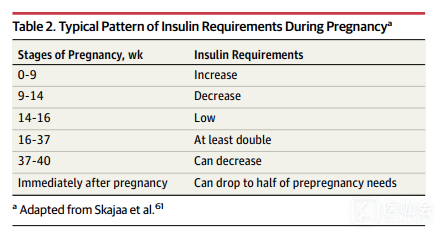
分娩之后,女性对胰岛素变得非常敏感。胰岛素需求可能会降低至孕前的50%,特别是1型糖尿病患者(下表)。因此,谨慎起见,给予孕前胰岛素剂量的50%到90%,可以通过产后即时血糖水平,静脉注射胰岛素量和食物摄入来做出判断。
表.妊娠期胰岛素需求模式
母乳喂养
母乳喂养的好处包括减轻母亲体重,密切母婴关系以及降低后代肥胖和2型糖尿病的风险。母乳喂养的女性容易发生低血糖症,因为碳水化合物被排出到母乳中,因此在此期间可能需要降低胰岛素剂量和/或可以建议女性在哺乳期间食用零食以避免低血糖发生。对于母乳喂养的非肥胖女性,建议在孕前每天摄入的热量基础上,每天增加500kcal。
参考文献:JAMA. 2019 May 14; 321(18): 1811-1819.
扫码关注“医咖会”公众号,及时获取最新重磅研究!