JAMA综述:急性冠脉综合征的治疗进展
急性冠脉综合征(ACS)是一种常见的严重心血管疾病,包括ST段抬高型心肌梗死(STEMI)、非ST段抬高型心肌梗死(NSTEMI)和不稳定型心绞痛。全球每年预计有超过700万患者被诊断为ACS。
近日,《JAMA》(IF=56.272)发表了一篇针对ACS诊断和治疗的综述,包含ACS的流行病学、病理生理学、临床表现、诊断、治疗和预后,关注ACS进展的伙伴,推荐看看这篇综述。小咖在这里就和大家分享一下文章中治疗进展的内容。
链接:
https://jamanetwork.com/journals/jama/article-abstract/2789023
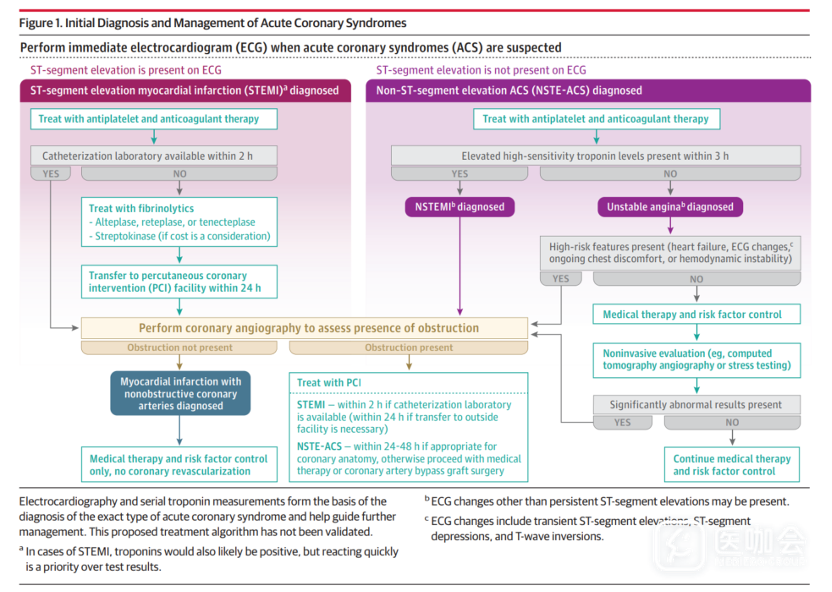
图. 急性冠脉综合征患者的诊疗流程
STEMI的治疗
STEMI患者应立即进行心导管插入术和冠状动脉造影,之后进行经皮冠状动脉介入治疗(PCI)植入药物洗脱支架。
当心电图提示为STEMI时,与溶栓治疗相比,在120分钟内直接PCI进行快速再灌注可将死亡率降低2%(从9%到7%)。DANAMI-2试验纳入1572名STEMI患者,随机分配接受溶栓治疗或直接PCI。随访16年显示,直接PCI相比溶栓治疗具有显著益处(心脏死亡率:18.3% vs 22.7%)。
如果STEMI患者首次发病后120分钟内无法进行PCI,在没有禁忌症的情况下,给予溶栓治疗(阿替普酶、瑞替普酶、或替奈普酶)。对于75岁以下患者,应该给予全剂量溶栓治疗;对于75岁及以上患者,应该给予半剂量溶栓治疗。
溶栓治疗的禁忌症包括活动性或近期出血、近期卒中、严重头部外伤、有易出血倾向和未控制的高血压。溶栓治疗后,应将患者转移到可以在6-24小时内进行血管造影和PCI的医院。
COMPLETE试验纳入4041名STEMI伴多支血管病变患者,随机分配至针对所有冠脉狭窄的完全血运重建或仅罪犯血管的血运重建。中位随访3年,完全血运重建组7.8%的患者发生心血管死亡或新发心肌梗死,罪犯病变血运重建组有10.5%的患者发生心血管死亡或新发心肌梗死(HR=0.74; 95% CI, 0.60-0.91; P=0.004)。
心血管死亡、新发心肌梗死或缺血导致的血运重建发生率,完全血运重建组为8.9%,罪犯病变血运重建组为16.7%(HR=0.51; 95% CI, 0.43-0.61; P<0.001)。
一些随机试验的Meta分析结果与COMPLETE试验结果一致。然而,针对非罪犯冠状动脉的血运重建,最佳时机仍不确定,应根据患者特征来确定,例如冠状动脉解剖特征和肾功能。当伴有心源性休克时,应仅治疗导致STEMI的闭塞动脉,因为临床试验证据表明治疗STEMI伴心源性休克患者的多支冠状动脉没有任何益处和潜在危害。
NSTE-ACS的治疗方法
对于NSTE-ACS患者,如果首次或之后肌钙蛋白测量值超过参考上限第99百分位,初始治疗方案包括保守治疗(药物治疗)或侵入性治疗(先行冠状动脉造影,然后进行血运重建),具体选择取决于冠状动脉血管造影结果。
通常而言,药物洗脱支架PCI治疗用于NSTE-ACS患者,冠状动脉旁路移植术用于手术并发症风险较低的复杂多支血管病变患者。既往发生过卒中、有多种合并症、或虚弱的患者发生手术并发症的风险很高。
一些随机试验和Meta分析评估了保守治疗与侵入性治疗的效果。大多数结果支持中高风险患者早期进行侵入性治疗,具体选择由异常的肌钙蛋白水平、心电图变化或风险评分来确定。对于低风险患者,患者偏好和医患共同决策在决定采用保守治疗还是侵入性治疗时尤为重要。
一项纳入7项随机试验的Meta分析(8375名NSTEMI患者)显示,与保守治疗相比,就诊后24-48小时进行PCI早期侵入性治疗,与死亡率较低存在相关性(随访2年,6.5% vs 4.9%)。接受冠状动脉造影的NSTEMI患者中,约60%接受PCI,10%接受冠状动脉旁路移植术,30%初始仅接受药物治疗。
对于未接受冠状动脉血运重建的患者,非阻塞性冠状动脉斑块与高缺血风险存在相关性。TRILOGY ACS试验显示,纳入的9294名NSTE-ACS患者接受普拉格雷与氯吡格雷治疗后,约有11%的患者在30个月再次发生了缺血事件。对于有严重合并症(例如COVID-19、心衰或肾衰竭)的患者,肌钙蛋白升高很常见,可能是由于斑块破裂以外的原因所致。
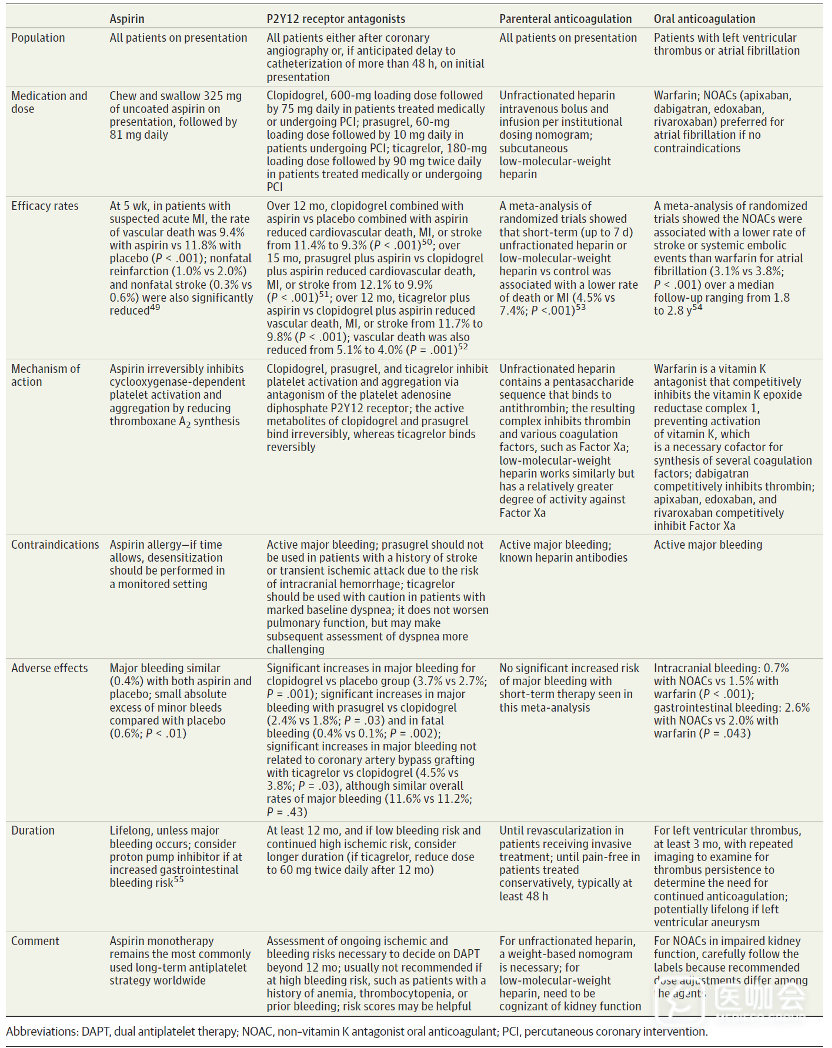
无论采取侵入性治疗还是非侵入性治疗,口服抗血小板治疗(阿司匹林和P2Y12抑制剂)和肠外抗凝剂(普通肝素、低分子肝素、直接凝血酶抑制剂或Xa因子抑制剂)均是ACS患者的推荐初始治疗。出血是上述治疗的常见并发症。
图. ACS推荐的抗栓治疗
对于接受心导管插入术的NSTEMI患者,目前指南建议通过桡动脉而不是股动脉进入冠状动脉。与股动脉入路相比,桡动脉入路的出血和血管并发症发生率更低。一项临床试验纳入8404名伴或不伴ST段抬高的ACS患者,随机分配接受桡动脉入路或股动脉入路的冠状动脉造影。结果显示,桡动脉入路组1.6%的患者发生大出血,而股动脉入路组2.3%的患者发生大出血(P=0.013)。
总体而言,5%-10%的ACS患者伴有房颤,治疗目标包括减少缺血事件发生以及减少房颤的血栓并发症,例如卒中。此前的标准治疗包括双重抗血小板治疗(DAPT)联合口服抗凝剂。然而,最近越来越多观察性研究显示,这种三联抗血栓治疗方案的大出血发生率达到5.5%,而DAPT治疗的大出血发生率为2.5%。随机试验和Meta分析表明,非维生素K拮抗剂口服抗凝剂(利伐沙班、阿哌沙班)联合P2Y12抑制剂(氯吡格雷、替格瑞洛),可降低出院后一年出血率。
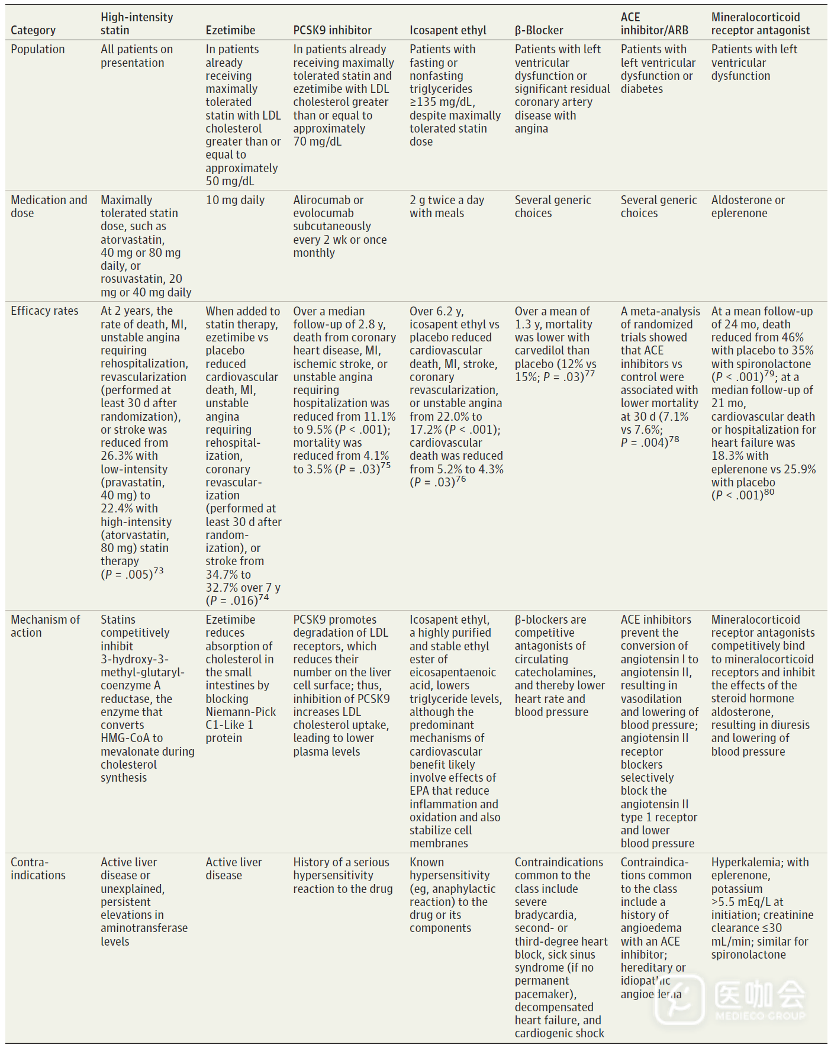
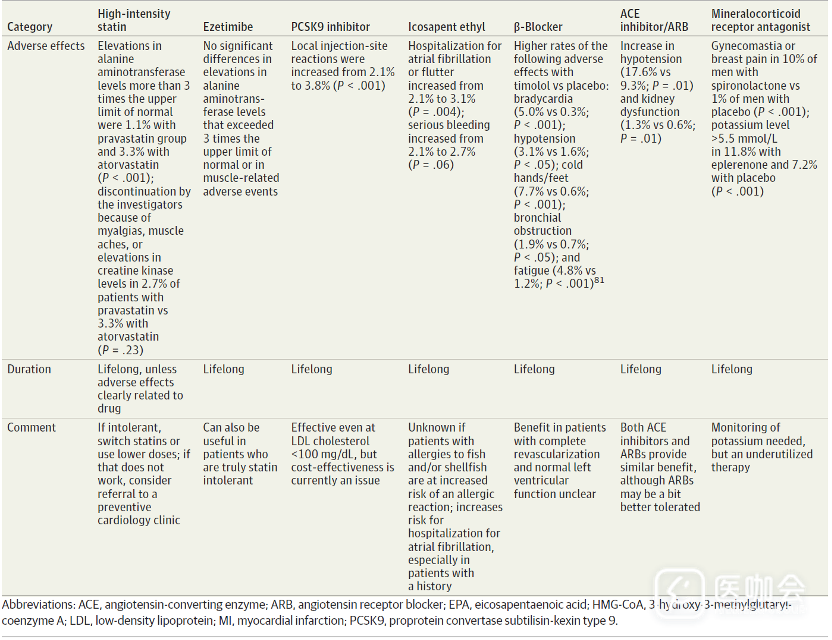
所有ACS患者应在就诊时开始使用高强度他汀类药物。MIRACL试验纳入3086名ACS患者,随机分配接受阿托伐他汀或安慰剂。主要结局为死亡、非致命性急性心肌梗死、心脏骤停复苏,或心肌缺血导致的再住院。结果显示,阿托伐他汀组的主要结局发生率为14.8%,而安慰剂组为17.4%(RR=0.84; 95% CI, 0.70-1.00)。
合并左心室功能障碍或糖尿病的ACS患者应在出院前给予血管紧张素转换酶抑制剂(ACEI)或血管紧张素II受体阻滞剂(ARB),没有证据表明,上述两类药物哪一种更优。对于射血分数≤40%的患者,出院后血压和肌酐稳定时,血管紧张素受体-脑啡肽酶抑制剂沙库巴曲缬沙坦可能优于ACEI。
一项试验纳入了8442名射血分数降低心衰患者,随机分配接受沙库巴曲缬沙坦或依那普利治疗。结果显示,沙库巴曲缬沙坦治疗的门诊患者死亡率从19.8%降低到17.0%。PARADISE-MI试验纳入了5661名左室射血分数降低的心肌梗死患者,随机分配接受沙库巴曲缬沙坦或雷米普利,结果显示,两组心血管死亡或心衰的主要结局没有差异。
对于左心室功能不全的患者,应处方 β 受体阻滞剂,但随机试验尚未证明 β 受体阻滞剂对完全血运重建的左心室功能正常患者有益。
盐皮质激素受体拮抗剂,例如螺内酯和依普利酮,可降低ACS 伴左心室功能障碍患者的发病率和死亡率。一项随机试验纳入了2737 名收缩性心力衰竭患者(其中约一半既往有心肌梗死病史),随机分配接受依普利酮或安慰剂治疗。
中位随访21个月时,与安慰剂相比,依普利酮降低了心血管死亡率或心力衰竭住院率(18.3 % vs 25.9%)。一项针对射血分数降低但无ACS的心衰患者进行的荟萃分析表明,与安慰剂相比,SGLT2抑制剂与心血管死亡率降低存在相关性。
总体而言,对于STEMI患者,就诊后2小时内进行冠状动脉导管插入和PCI可降低死亡率,溶栓治疗可用于无法立即进行PCI的患者。对于无禁忌症的高危NSTE-ACS患者,及时进行侵入性冠状动脉造影,然后进行经皮治疗或手术血运重建与死亡率降低相关。
参考文献:
JAMA. 2022 Feb 15;327(7):662-675.
更多阅读:
Lancet子刊:补充维生素D能降低冠心病、卒中、全因死亡风险吗?

扫码关注“医咖会”公众号,及时获取最新重磅研究