Lancet子刊:COVID-19患者急性期后的糖尿病风险和负担增加
越来越多的证据表明,在感染SARS-CoV-2病毒的急性期后,COVID-19患者可能会出现一系列的后遗症,包括糖尿病。近日,Lancet子刊《THE LANCET Diabetes Endocrinology》最新一期就刊登了一篇文章,研究了SARS-CoV-2感染后30天内的康复者急性期后的糖尿病风险和负担。
链接:
https://www.thelancet.com/journals/landia/article/PIIS2213-8587(22)00044-4/fulltext
研究方法
在这项队列研究中,研究者利用美国退伍军人事务部的数据库建立了一个队列,包括在2020年3月1日至2021年9月30日期间COVID-19检测呈阳性,并在感染COVID-19后30天内康复的181280名参与者。
同时设立了两个对照组,一个为当代对照组(n=4118441),纳入了在2020年3月1日至2021年9月30日期间招募的参与者,一个为历史对照组(n=4286911),纳入在2018年3月1日至2019年9月30日招募的参与者。两个对照组都没有SARS-CoV-2感染的证据。
三个组的参与者在进入队列前都没有患糖尿病,中位随访时间为352天(IQR 245-406)。
研究估计了COVID-19患者急性期后发生糖尿病、使用降糖药物的风险,以及这两种结局的综合风险。研究报告了两类效应值:调整后风险比(HR)以及超额负担(excess burdens)。超额负担指的是12个月时的糖尿病的疾病负担,根据随访12个月时的生存概率来估计。COVID-19组相比对照组的超额负担(/1000人),是基于组间的生存概率差异来估计。
主要结果
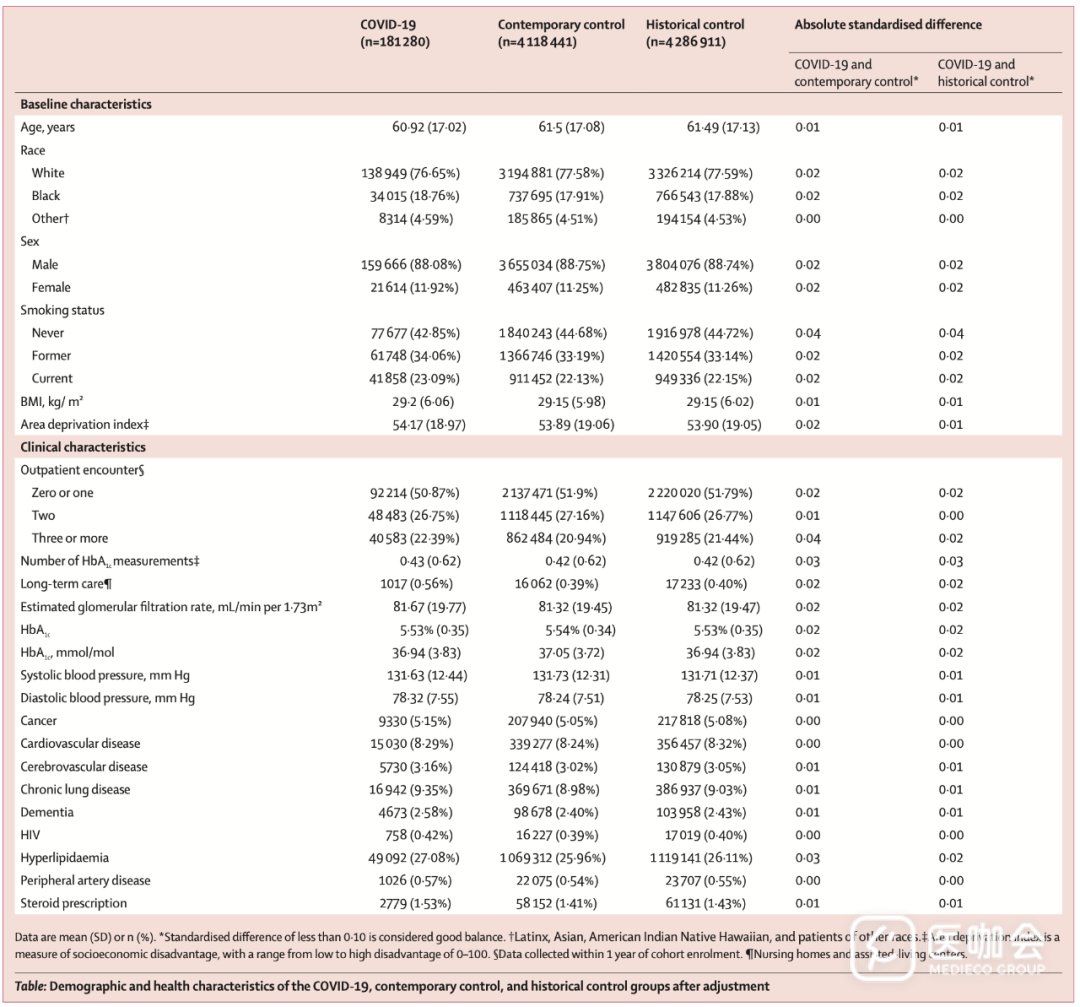
历史对照组、当代对照组和COVID-19组的基线特征见下表,大多数糖尿病是2型糖尿病。
表. 基线特征
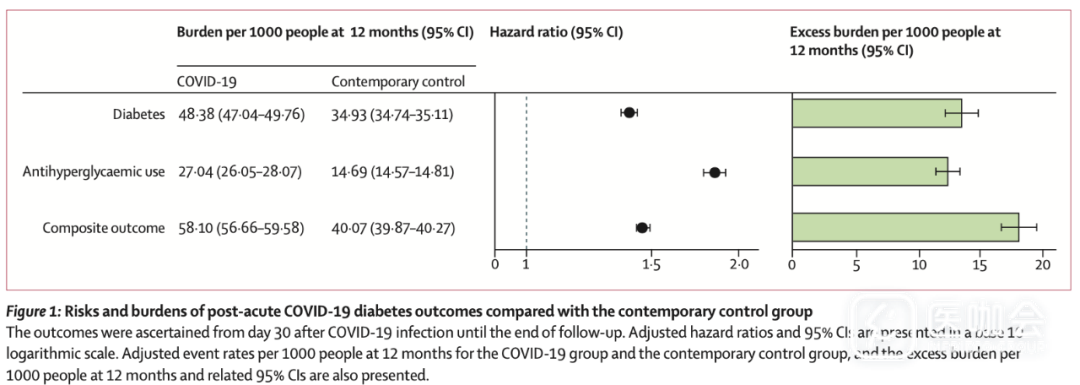
与当代对照组相比,COVID-19组康复者的糖尿病发生风险增加(HR 1.40,95% CI 1.36-1.44),12个月时的超额负担也增加了(13.46/1000人,95% CI 12.11-14.84);使用降糖药物的风险(1.85,1.78-1.92)和超额负担(12.35,11.36-13.38)也增加了。对于糖尿病发生或使用降糖药物的复合终点风险,HR为1.46(95% CI 1.43-1.50),12月时的超额负担为18.03/1000人(16.59-19.51)(图1)。
图1. 与当代对照组相比,COVID-19患者急性期后发生糖尿病的风险和负担
亚组分析表明,在不同年龄(≤65岁和>65岁)、性别(男性和女性)、BMI(>18.5 to ≤25 kg/m2,>25 to ≤30 kg/m2,以及>30 kg/m2)亚组中,COVID-19都与糖尿病风险的增加存在相关性。
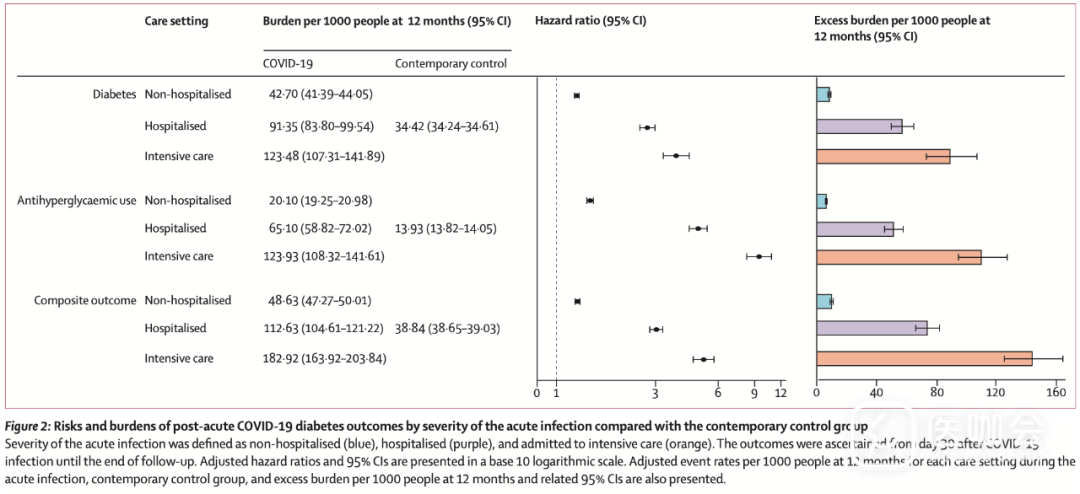
研究进一步分析了结局发生的风险和负担是否与急性期时的疾病严重程度(无需住院,住院,进ICU)相关。结果表明,急性期后上述结局发生的风险和负担随着急性期的疾病严重程度的增加而增加。
图2. 与当代对照组相比,COVID-19急性期后发生糖尿病的风险和负担(按急性感染严重程度划分)
研究还将COVID-19与历史对照组进行了对比。结果表明,在整体比较中,以及在所有亚组的分析中,都显示出与历史对照组相比,COVID-19与糖尿病风险增加存在相关性,与上述当代对照组相比的结果一致。
研究还基于急性期时的诊疗强度对结果做了进一步分析。结果表明,随着COVID-19急性期诊疗强度的增加,急性期后的糖尿病发生风险也随之增加,与上述当代对照组相比的结果一致。
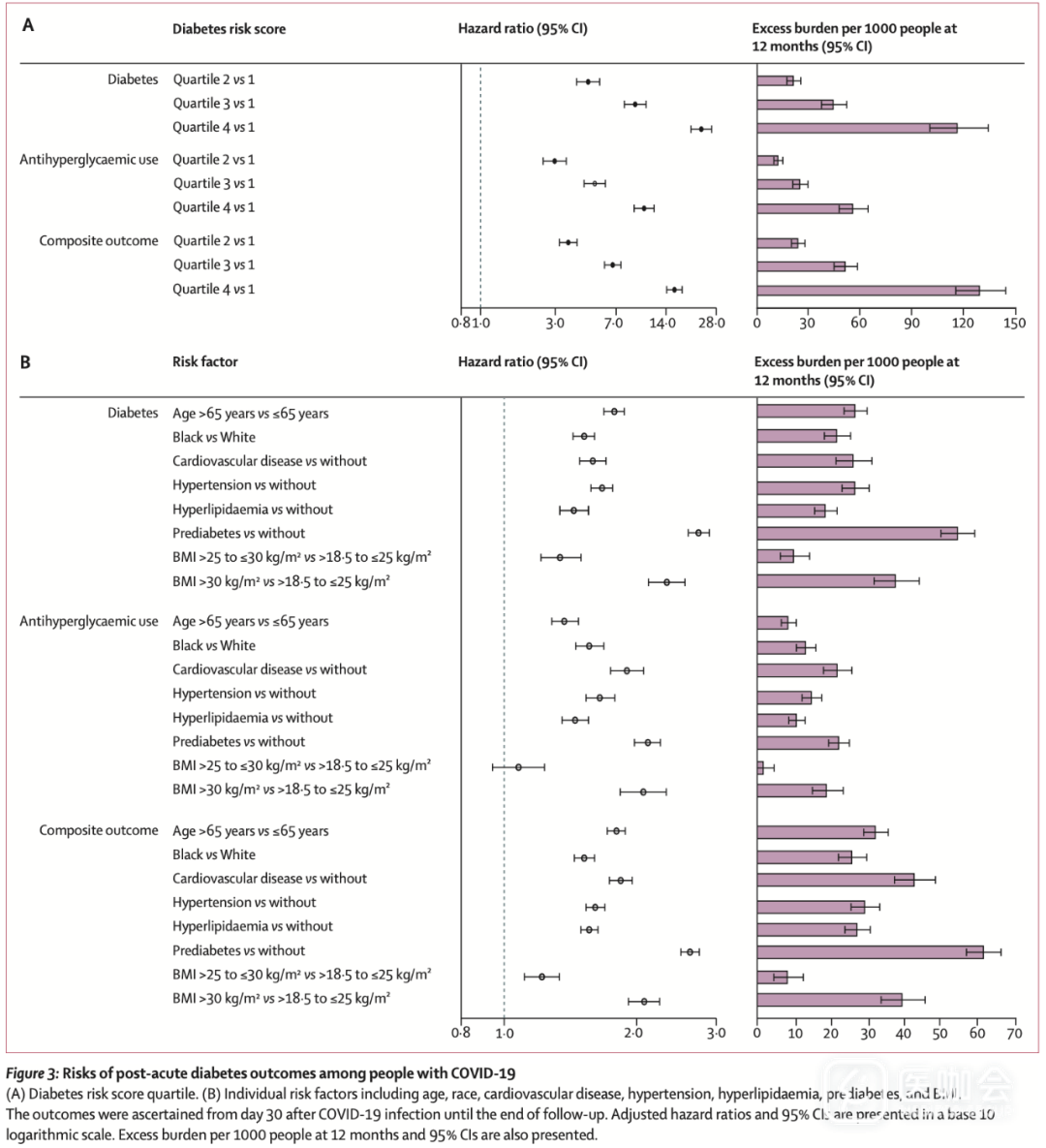
哪些人急性期后的糖尿病风险最大?研究发现,65岁以上的人比65岁以下的人有更高的风险和负担;合并有心血管疾病、高血压、高脂血症或糖尿病前期的人比没有这些疾病的人的风险和负担更高;与BMI在18.5至25 kg/m2的人相比,BMI为25至30 kg/m2、BMI>30 kg/m2的人,风险和负担逐级上升(图3B)。
图3. COVID-19患者急性期后发生糖尿病的风险
总结
本研究结果表明,COVID-19患者急性期后的糖尿病和降糖药物使用风险显著增加。这些风险在COVID-19急性期无需住院的轻症患者中都有所增加,随着疾病严重程度和诊疗强度的升级,风险也随之进一步增加。目前的证据表明,糖尿病是COVID-19急性期后的一个并发症,COVID-19患者急性期后的管理策略应包括对糖尿病的及时发现和管理。
参考文章:
Lancet Diabetes Endocrinol. 2022 Mar 21;10(5):311-321.
doi: 10.1016/S2213-8587(22)00044-4.
更多阅读:

扫码关注“医咖会”公众号,及时获取最新重磅研究