NEJM最新文章:中国1099例新冠病毒感染患者的临床特征
2020年2月28日,新英格兰医学杂志(NEJM)刊登了中国Covid-19医疗救治专家组(China Medical Treatment Expert Group for Covid-19)的最新研究《Clinical Characteristics of Coronavirus Disease 2019 in China》。研究纳入中国1099名新冠病毒感染(Covid-19)患者进行分析,详细描述了患者的人口统计学、影像学、实验室检查、临床特征及结局。
研究人员获取2019年12月11日至2020年1月29日期间向国家卫健委报告的Covid-19确诊患者的数据,纳入分析的数据截止日期是2020年1月31日。研究的主要复合终点是入住ICU,机械通气治疗或死亡。
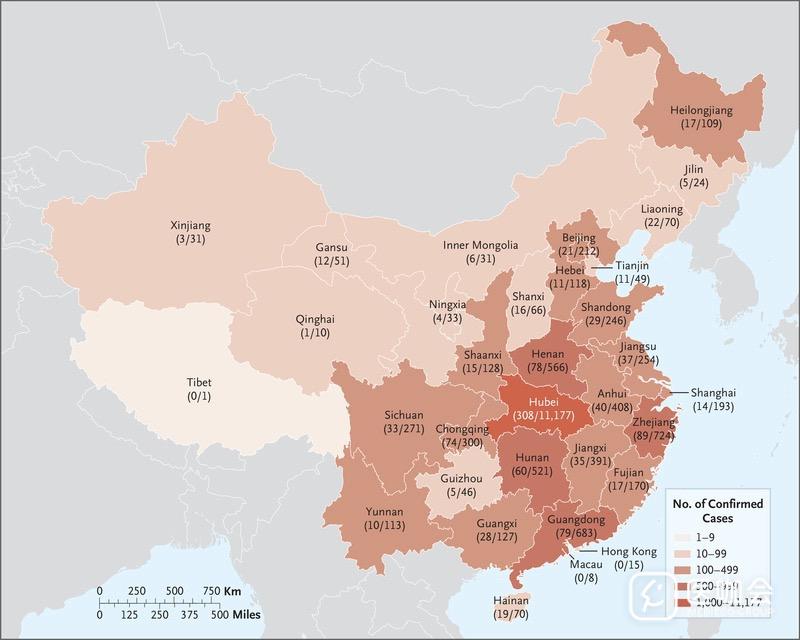
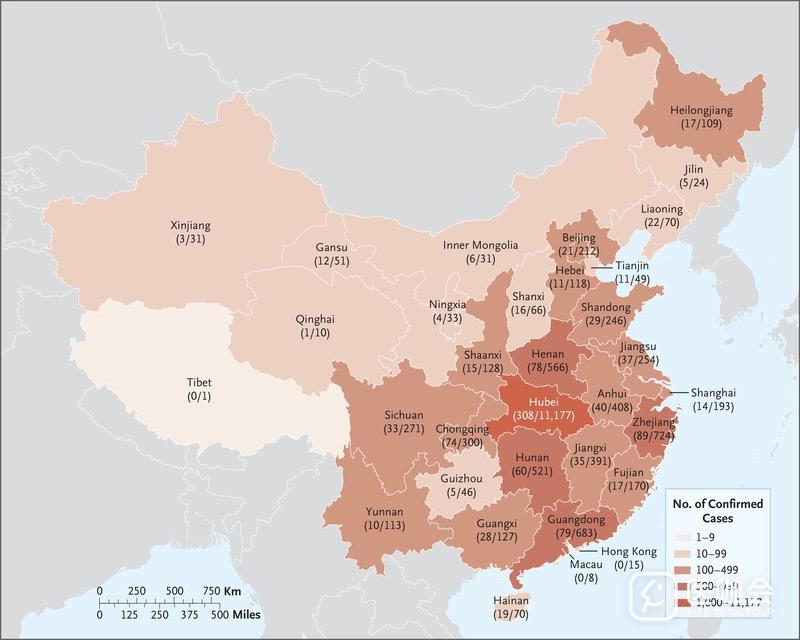
截至2020年1月29日,在中国552家定点医院收治的7736例Covid-19患者中,研究人员获取了1099例(14.2%)患者的临床症状和结局数据,其中来自武汉金银潭医院的患者最多(132例)。 这项研究中纳入的医院占全国1856家Covid-19定点收治医院的29.7%(图1)。
2020年2月28日,新英格兰医学杂志(NEJM)刊登了中国Covid-19医疗救治专家组(China Medical Treatment Expert Group for Covid-19)的最新研究《Clinical Characteristics of Coronavirus Disease 2019 in China》。研究纳入中国1099名新冠病毒感染(Covid-19)患者进行分析,详细描述了患者的人口统计学、影像学、实验室检查、临床特征及结局。
研究人员获取2019年12月11日至2020年1月29日期间向国家卫健委报告的Covid-19确诊患者的数据,纳入分析的数据截止日期是2020年1月31日。研究的主要复合终点是入住ICU,机械通气治疗或死亡。
人口统计学及临床特征
截至2020年1月29日,在中国552家定点医院收治的7736例Covid-19患者中,研究人员获取了1099例(14.2%)患者的临床症状和结局数据,其中来自武汉金银潭医院的患者最多(132例)。 这项研究中纳入的医院占全国1856家Covid-19定点收治医院的29.7%(图1)。
图1. 中国Covid-19患者的分布
表1列出了患者的人口统计学和临床特征。3.5%的患者为医务人员;1.9%的患者有野生动物接触史。武汉市居民483人,占43.9%。在武汉市以外的患者中,72.3%有武汉接触史,其中31.3%曾在武汉市居住。25.9%的患者既没有去过武汉,也没有与武汉市民的接触史。
表1 患者的基线特征和临床特征
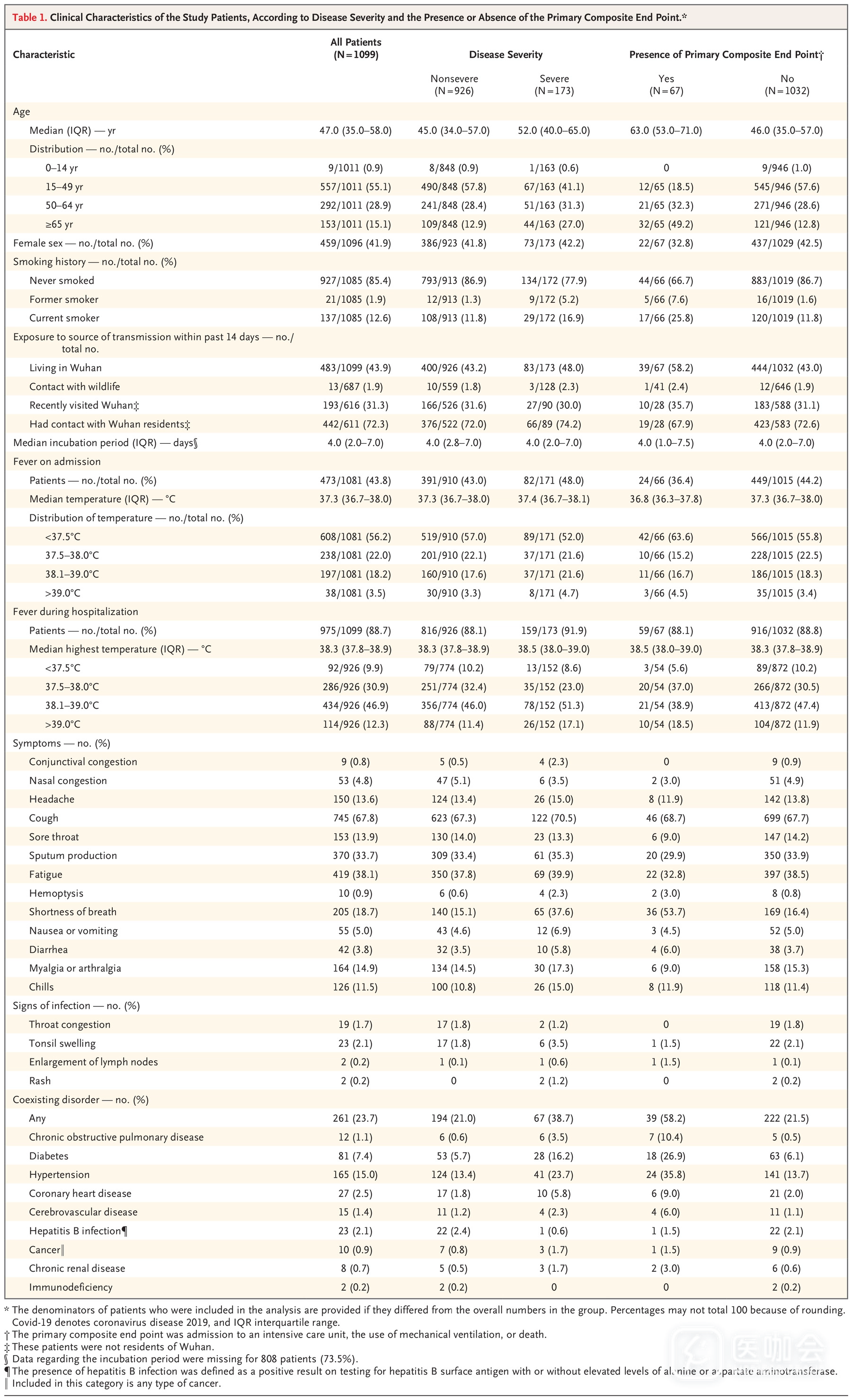
患者的潜伏期中位数为4天(IQR 2-7)。患者的年龄中位数为47岁(IQR 35-58);0.9%的患者小于15岁。41.9%的患者为女性。
入院时43.8%的患者有发热症状,在住院期间88.7%的患者出现发热。第二个最常见的症状是咳嗽(67.8%)。恶心或呕吐(5.0%)和腹泻(3.8%)很少见。
在全部入组患者中,23.7%的患者至少伴有一种基础疾病(例如高血压,慢性阻塞性肺疾病)。
入院时,非重症926例,重症173例。重症患者的平均年龄比非重症患者大7岁。此外,与非重症患者相比,重症患者共患病的情况更为常见(38.7% vs 21.0%)。这两组人群的接触史相似。
影像学和实验室检查结果
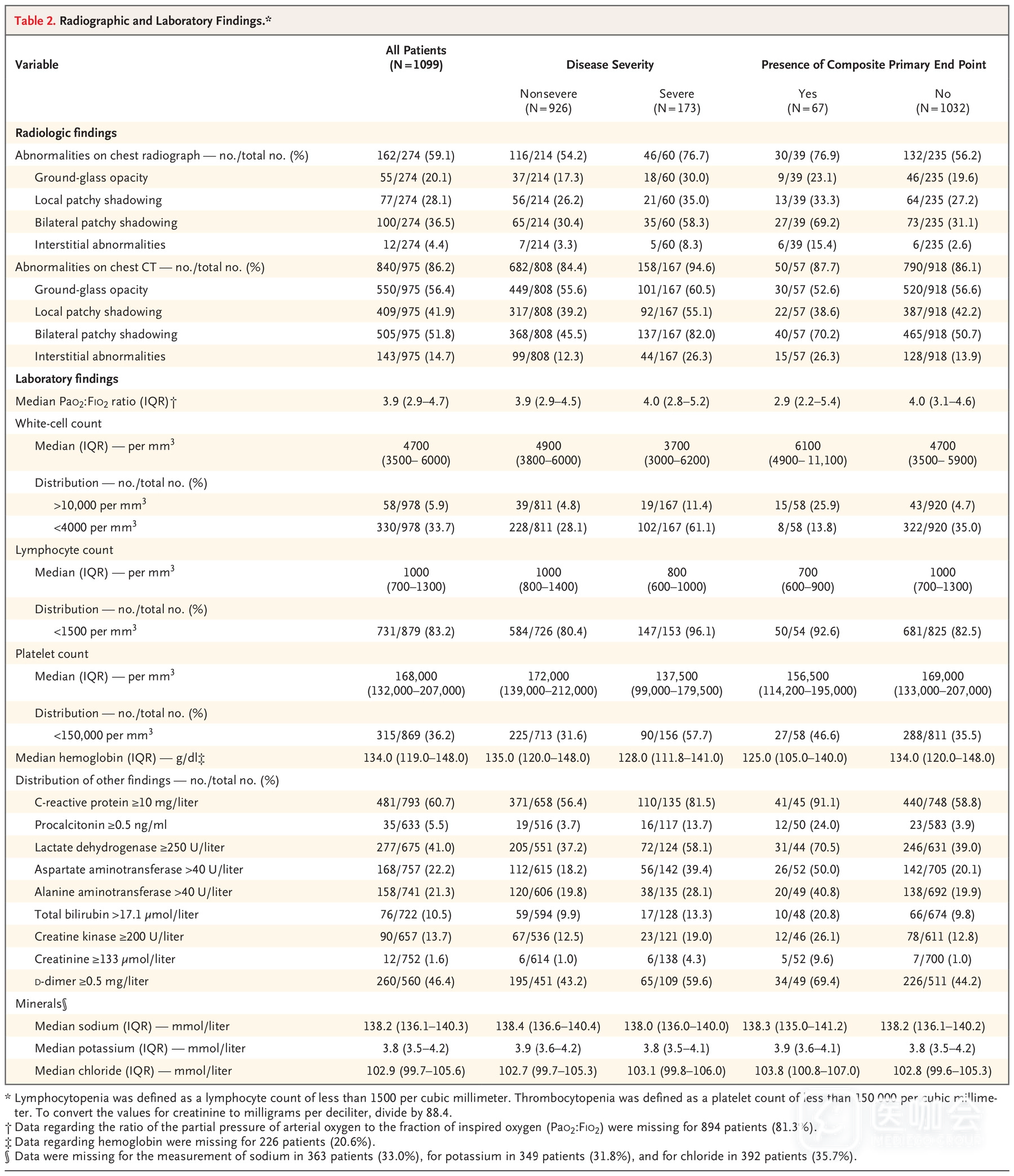
表2展示了患者入院时的影像学和实验室检查结果。入院时进行的975次CT扫描中,86.2%的结果异常。胸部CT最常见的表现是毛玻璃样混浊(56.4%)和双侧斑片状阴影(51.8%)。在877例非重症患者中,有157例(17.9%)未发现影像学或CT异常;在173例重症患者中,有5例(2.9%)未发现影像学或CT异常。
入院时,83.2%的患者淋巴细胞减少,36.2%的患者血小板减少,33.7%的患者白细胞减少。大多数患者的C反应蛋白水平升高。较不常见的表现是丙氨酸转氨酶、天冬氨酸转氨酶、肌酸激酶和d-二聚体水平升高。重症患者的实验室结果异常(包括淋巴细胞减少和白细胞减少)比非重症患者更为突出。
表2 患者的影像学和实验室检查结果
临床结局
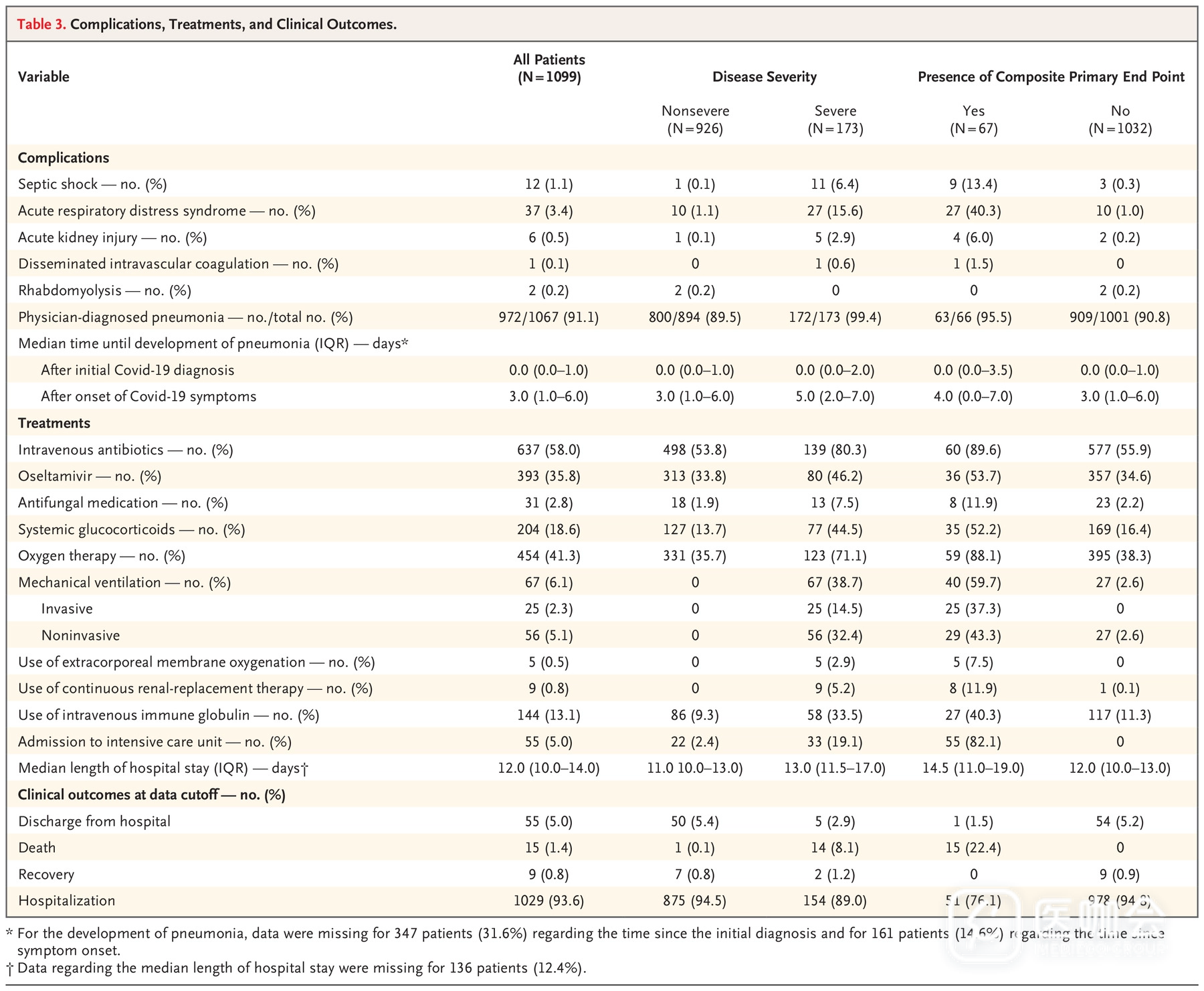
在研究期间,没有患者失访。67例(6.1%)患者发生了主要复合终点事件,其中5.0%的患者入住ICU,2.3%的患者接受有创机械通气治疗,1.4%的患者死亡(表3)。在173例重症患者中,有43例(24.9%)患者发生了主要复合终点事件。针对所有入组患者,主要复合终点的累积风险(cumulative risk)为3.6%;针对重症患者,累积风险为20.6%。
表3 患者的并发症、治疗和临床结局
治疗和并发症
大多数患者(58.0%)接受了静脉给予抗生素治疗;35.8%的患者接受了奥司他韦治疗;41.3%接受了氧疗;6.1%接受了机械通气。重症患者中接受这些疗法的比例更高(表3)。与非重症患者相比,重症患者进行机械通气的比例更高(无创通气32.4% vs. 0%;有创通气14.5%vs. 0%)。
共204例(18.6%)患者接受了系统性糖皮质激素治疗,在重症患者中的比例高于非重症患者(44.5% vs 13.7%)。在这204例患者中,有33例(16.2%)进入ICU,17例(8.3%)接受了有创通气治疗,5例(2.5%)死亡。
5例(0.5%)重症患者接受了体外膜肺氧合(ECMO)治疗。
患者的住院时间中位数为12.0天(均数12.8天)。入院时,大多数患者诊断为肺炎(91.1%),其次是ARDS(3.4%)和休克(1.1%)。重症患者中肺炎发生率比非重症患者更高(99.4% vs 89.5%)。
讨论
Covid-19爆发初期,症状、影像学表现以及疾病严重程度的多样性增加了疾病诊断的难度。入院时发热占比为43.8%,但住院期间发热占比达88.7%。入院时15.7%患者为重症患者。2.9%的重症患者和17.9%的非重症患者在初次就诊时无影像学异常。
大约2%的患者与野生动物有直接接触史,四分之三的患者为武汉居民、去过武汉或与武汉居民有过接触史。这些结果与最近的报道相一致,包括家族聚集性,无症状患者的传播,三阶段爆发模式等。该研究不排除“超级传播者”的存在。
SARS, MERS和高致病禽流感的常规传播途径包括呼吸道飞沫和直接接触,SARS-CoV-2也存在这些传播方式。由于在胃肠道、唾液和尿液中可以检测到SARS-CoV-2,因此也需要研究这些潜在的传播途径。
与近期的研究一致,该研究也发现Covid-19患者的临床特征类似SARS。发热和咳嗽是主要症状,胃肠道症状并不常见。Covid-19患者无发热的情况要比SARS和MERS更常见。因此,如果监测病例主要集中在发热检测上,可能会错过无发热症状的患者。
本研究中的病死率(1.4%)低于近期一些研究报道的病死率,可能由于样本量和病例纳入标准的差异所致。官方统计数据显示,截止2020年2月16日,在51857例Covid-19病例中,死亡率为3.2%。
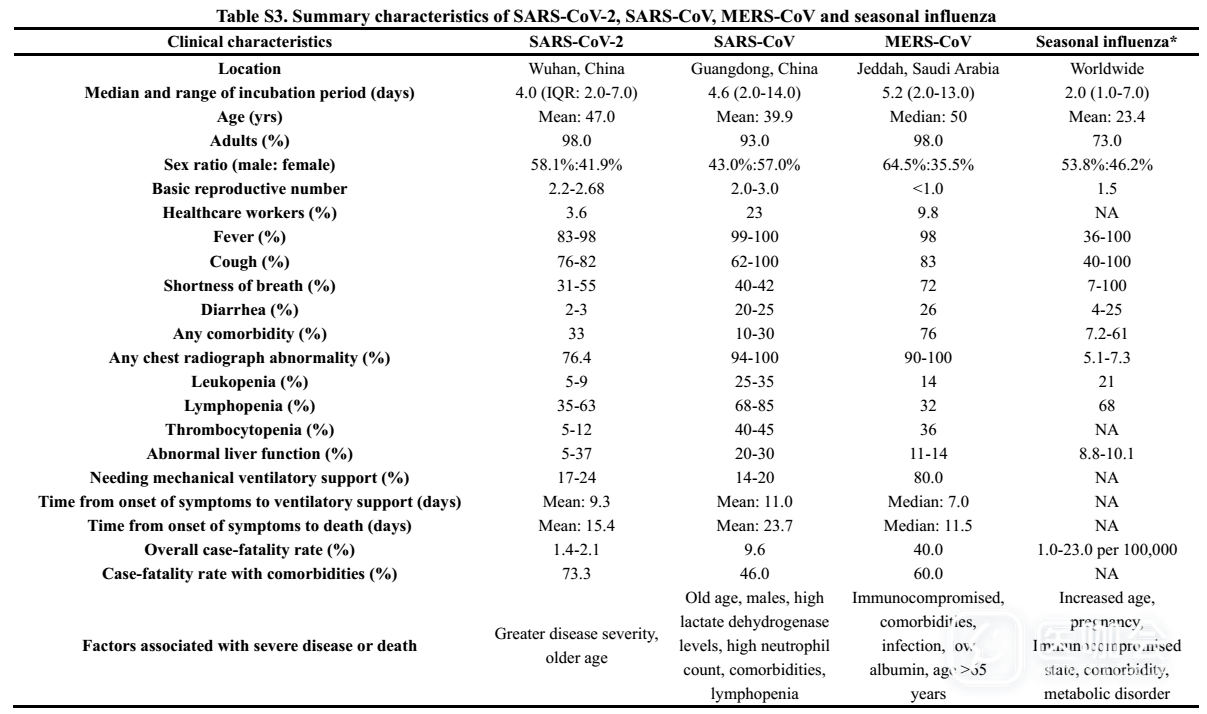
Covid-19与SARS、MERS和季节性流感的特征对比,详见下表。
文献原文、研究Protocol详见下方链接:
https://www.nejm.org/doi/full/10.1056/NEJMoa2002032
扫码关注“医咖会”公众号,及时获取最新重磅研究